Minden harmadik baba otthon is megszülethetne, ezzel szemben nemhogy az otthonszülés, de még a természetes szülés is indokolatlanul kevés. Miért egyeznek bele az anyák a császármetszésbe akkor is, amikor az nem is lenne feltétlenül szükséges? És mit gondol egy keresztyén orvos a lombikbébi-eljárásról? Tolnay Lajos szülész-nőgyógyász szakorvossal beszélgettünk.
Huszonöt év alatt mindössze két olyan szenteste volt, amelyet teljes egészében a saját családjával tölthetett, mégsem mondta soha a pácienseinek, hogy ha karácsonykor szülnek, akkor nem megy be hozzájuk a kórházba. Tolnay Lajos szülész-nőgyógyász ma már meddőségi vizsgálatokkal és terápiával, valamint terhesgondozással foglalkozik. Büszkén mutatja egy nemrégiben született baba fotóját, akinek az édesanyját ő kísérte végig a terhesség ideje alatt. Amikor felsorolja, miért volt komplikált a babavárás időszaka, az is kiderül, hogy egy alapbetegséget hordozó és már nem fiatal anya teljes körű kivizsgálására, valamint a magzat egészségének utánkövetésére nem tudnak mindenhol ekkora gondot fordítani.
Gondolhatnánk, hogy a mai technikai feltételek mellett ilyesmi nem történhet meg, pedig olyan támogató kórházi vezetésre is szükség van, amely a páciensek érdekeit tartja leginkább szem előtt. A Budai Irgalmasrendi Kórházé ilyen – állítja a szakember. Ám a felszereltség sem minden: Tolnay Lajos szerint a szülések egyharmada szerinte történhetne otthon is. „Mindig vannak aktuális trendek, amiket egyedül üdvözítőnek tartanak, de az is tény, hogy a technicizálódás nem eredményezett akkora változást a szülés biztonságában, mint amennyit ennek javára írnak jóvá. A szüléstől számított 168 órán belüli magzati haláleseteket szokták mértékadónak tartani, azonban a statisztikát valójában a koraszülött-ellátás fejlődése javította. A császármetszések számának növekedése a korai magzati halálozással kapcsolatban semmilyen pozitív változást nem eredményezett. Nem lett kevesebb koraszülött és nem lett ettől a szülés sem biztonságosabb.”
Kinek éri meg a császármetszés?
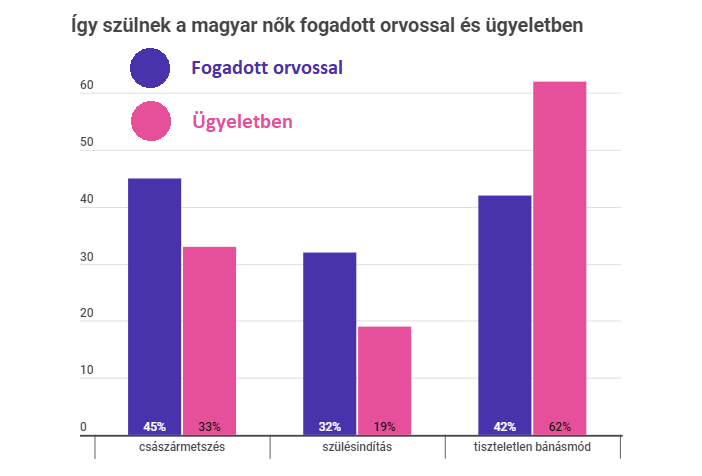
Magyarországon a műtéti szülések országos aránya a tavalyi évben átlépte a negyven százalékot, a tendencia egyértelműen emelkedő – erről a Válasz Online írt nemrég a Nemzeti Egészségbiztosítási Alapkezelő legfrissebb jelentése alapján. Ez nemzetközi viszonylatban is kétségkívül magas arány. Arra a kérdésre, hogy szükség van-e ennyi császármetszésre, Tolnay Lajos szerint a válasz egyértelmű: nincs. „Azokban az országokban, ahol nem ennyire orvosközpontú a szülészeti ellátás, mint Magyarországon, a szüléseket szülésznők vezetik, sokkal alacsonyabb a császármetszések száma a spontán szülésekhez képest” – fogalmazott.
Magyarországon a műtéti szülések országos aránya a tavalyi évben átlépte a negyven százalékot, a tendencia egyértelműen emelkedő – erről a Válasz Online írt nemrég a Nemzeti Egészségbiztosítási Alapkezelő legfrissebb jelentése alapján. Ez nemzetközi viszonylatban is kétségkívül magas arány. Arra a kérdésre, hogy szükség van-e ennyi császármetszésre, Tolnay Lajos szerint a válasz egyértelmű: nincs. „Azokban az országokban, ahol nem ennyire orvosközpontú a szülészeti ellátás, mint Magyarországon, a szüléseket szülésznők vezetik, sokkal alacsonyabb a császármetszések száma a spontán szülésekhez képest” – fogalmazott.
Itthon harmadával kevesebb gyerek születik hétvégéken és ünnepnapokon, mint egy átlagos hétköznap. Ennek több oka is van: a szülés mesterséges megindítása révén a szülés tervezhető, rövidebb ideig tart – szemben az akár 12 órát is igénybe vevő első, természetes úton végbemenő szüléssel. Nincs annyi orvos, aki ennyi hosszú szülést levezetne, és az újabb orvosgenerációk már nem feltétlenül ismerik azokat a szakmai fogásokat, amelyeket még a nagy öregektől el lehetett tanulni, vagy amelyeket a középkorosztály még tudatosan kipróbált és gyakorolt éles helyzetben – sorolta. „A szülés során előálló veszélyes helyzetek megoldása a szövődmények elkerülése érdekében korábban nagy, klasszikus szülészeti gyakorlatot igényelt. Ma császármetszést alkalmazunk. A császármetszésnek ma már kialakult, jó technológiája van és alacsony a szövődményi rátája – legalábbis ezt gondoljuk róla. Ha egy orvos megtanulta a fortélyait, akkor ezzel számos szüléssel kapcsolatos technikai nehézséget meg tud oldani. Ugyanakkor sem az anyának, sem a gyermeknek nem ez az érdeke. Egymástól független felmérések ma már egyértelműen bizonyítják, hogy azoknak a gyerekeknek, akik császármetszéssel születtek, sokkal sérülékenyebb az immunrendszere, az idegrendszere és az endokrinrendszere, hiszen nem küzdik végig azt az utat, amit a természetes szülés során igen. Lehet, hogy jól mutat egy császáros gyerek, mert olyan, mint egy kis üde pihe, de a valóságban számolni kell a császármetszés adta egérút későbbi következményeivel.”
Ilyenek pedig az anyák számára is adódhatnak bőven, csak erről nem világosítják fel őket kellőképp – állítja az orvos. „A kockázati tényezők közé tartozik a későbbi hegszétválás, a hegben megtapadó következő terhesség vagy meddőséget okozó krónikus heggyulladás, melyekről nem mindig világosítja fel őket a beavatkozást végző orvos.” A legfőbb oka annak, hogy az anyák beleegyeznek a császármetszésbe szerinte az, hogy félnek a szüléstől. A legbiztonságosabb megoldásnak sok esetben nekik is a császármetszés tűnik.
„Asszonyok, ne féljetek!”
A szüléssel kapcsolatos félelmeket oldaná, ha az asszonyok tisztában lennének azzal, kik ők, kinek teremtette Isten őket – véli a keresztény szülész. „Egy asszonyban természetszerűleg benne van minden testi-lelki adottság, ami ahhoz kell, hogy egy gyermek megfoganjon benne, ki tudja hordani és meg tudja szülni a gyereket, és a következő másfél-két évre a szoptatással olyan lehetőséget biztosítson a számára, ami nemcsak a túlélését, de a jólétét és a lelki fejlődését szolgálja.”
A szüléssel kapcsolatos félelmeket oldaná, ha az asszonyok tisztában lennének azzal, kik ők, kinek teremtette Isten őket – véli a keresztény szülész. „Egy asszonyban természetszerűleg benne van minden testi-lelki adottság, ami ahhoz kell, hogy egy gyermek megfoganjon benne, ki tudja hordani és meg tudja szülni a gyereket, és a következő másfél-két évre a szoptatással olyan lehetőséget biztosítson a számára, ami nemcsak a túlélését, de a jólétét és a lelki fejlődését szolgálja.”
Sokat segítene az is, ha az idősebb generáció átadná a szüléssel, a gyermekgondozással, az anyasággal, apasággal és nem utolsósorban a házassággal és a szexualitással kapcsolatos tudnivalókat a gyermekei, unokái számára. Ezek a beszélgetések azonban a felvilágosító órákra korlátozódnak, amelyek jobbára arról szólnak, hogy megtanítsák a fiatalokat védekezni, ha már egyszer úgyis elkerülhetetlen, hogy már tizenévesen szexuális életet éljenek. „Hazánkban még mindig negyvenezer magzatot abortálnak évente. Az összes terhességmegszakítás több mint 15 százalékát 18 év alatti kamaszokon végzik. Nekik elsősorban nem fogamzásgátló szerre lenne szükségük, hanem megértő, elfogadó, szerető édesanyára.”
Tragikus, hogy miközben ilyen magas az abortuszok száma hazánkban, az első gyermek megszületése átlagosan öt évvel tolódott ki egy emberöltő alatt – mutatott rá. „A nyolcvanas évek végén a nők átlagosan 22-23 évesen szülték az első gyermeküket, ma ez az átlag 27-28 éves korra tehető. Így már számolni lehet azzal, hogy sokkal kisebb az esély a nagycsaládok létrejöttére, nem is szólva az anyai életkorral növekvő egészségügyi kockázatokról.”
„Nagyon örülök annak, hogy az apák egyre többször jönnek az anyukával, nem csak az első gyermek születésekor és nem csak akkor, amikor az ultrahangon meghatódva látják, hogy tényleg érkezik a kis trónörökös. Látszik, hogy ezek a párok összezártak, és nekik ez közös projekt. Ezek a férfiak készülnek az apaságra. Ma nagyon kevés fiú tud úgy felnőni, hogy látna maga előtt férfi- vagy apamintát. Akár a gyülekezeti férfiak, férjek, családapák is lehetnek minták. Férfiak, akik vállalták, hogy egy jó ideig nem cserélik le az autójukat, vagy nem költöznek nagyobb lakásba, mert a fizetésük épp annyira lesz elég, hogy a családjukat fenntartsák. Bizonyságtevőkre lenne szükség a nők között is, akik elmondják, hogy hosszabb időszak kihagyásával is folytatódhat a karrier, vagy később is lehet reménységgel telve az elejéről kezdeni egy-egy szakmát.”
A szakmai felkészültségen túl az orvoslásban is a kommunikáció a legfőbb kihívás – ismeri el az orvos. „Nem elég jól ismerni a szakma fortélyait, de olyan módon kell kipuhatolnom, mi lehet a baj, hogy azt a páciens ne érezze se tolakodásnak, se szeméremsértőnek. A nőgyógyászati vizsgálat nem leányálom, nem olyan, mint amikor bemegyünk egy cukiba és eszünk egy tortát. Ott egy nőnek fel kell tárnia magát fizikailag, lelkileg, a legbelsőbb titkait megosztania, miközben ruhátlanul kell mutatkoznia az orvos előtt. Ezt fel kell tudnom oldani, hogy ne azt érezze, hogy ő kiszolgáltatott, hanem hogy én az ő egészségét szolgálom. Tehetem ezt humorral is, de őt magát mindenképpen tisztelnem kell.”
Keresztény Családi Centrumot hoztak létre
Másfajta rendszert eredményez az orvoslásban, ha a szakembergárda és a kórház vezetése bibliai értékek mentén hoz szakmai-etikai döntéseket. Tolnay Lajos sosem végzett művi abortuszt. Korábbi munkahelyén több kollégája is az ő példájára hivatkozva vonult vissza a művi abortusz végzésétől, jóllehet sohasem akarta meggyőzni őket erről. Állítja: minden munkának hatása van az emberre, és az az orvos, aki életében több ezer magzatelhajtásban részt vett, nem teheti fel a kezét azzal, hogy ő csak a munkáját végezte. Jó hír, hogy sokan vannak, akik e nélkül a teher nélkül szeretnék végezni a munkájukat.
Keresztény Családi Centrumot hoztak létre
Másfajta rendszert eredményez az orvoslásban, ha a szakembergárda és a kórház vezetése bibliai értékek mentén hoz szakmai-etikai döntéseket. Tolnay Lajos sosem végzett művi abortuszt. Korábbi munkahelyén több kollégája is az ő példájára hivatkozva vonult vissza a művi abortusz végzésétől, jóllehet sohasem akarta meggyőzni őket erről. Állítja: minden munkának hatása van az emberre, és az az orvos, aki életében több ezer magzatelhajtásban részt vett, nem teheti fel a kezét azzal, hogy ő csak a munkáját végezte. Jó hír, hogy sokan vannak, akik e nélkül a teher nélkül szeretnék végezni a munkájukat.
A Budai Irgalmasrendi Kórházban, ahol református orvosként dolgozik, nemrégiben nyílt meg a Keresztény Családi Centrum, amelynek szakembergárdája élethosszig tartó egészséget szeretne biztosítani a női pácienseknek, olyan szakmai háttérrel, amely lehetővé teszi, hogy egy épületen belül lebonyolíthassanak minden vizsgálatot. Az átfogó állami beruházás részeként a Magyarországi Református Egyház Bethesda Gyermekkórházában új szülészeti és nőgyógyászati egységet létesítenek, ahol koraszülött-, illetve gyermekellátás is lesz majd, az Irgalmasrendiben pedig 2020 végére megnyílhat az a nőgyógyászati részleg, ahol operálni is lehet. „Az esetek nagy részében van lehetőség arra, hogy helyreállítsuk a termékenységet gyógyszeres vagy más, egyszerű műtéti beavatkozással. Ehhez, persze, korszerű készülékek és eljárások kellenek, ami szintén biztosítva lesz. Szeretnénk gyermeknőgyógyásszal bővíteni az orvosi csapatunkat, ismeretterjesztő előadásokat tartani serdülőkorúaknak, támogatni szeretnénk azokat a családokat, amelyek fejlődési rendellenességben vagy más betegségben szenvedő gyermeket viselnek, szociális vagy más egészségügyi okból fokozottabb odafigyelést igényelnek. Szeretnénk segítséget nyújtani a változó kori panaszok ellen is. A Budai Irgalmasrendi Kórház fenntartója a Magyar Katolikus Egyház, így a termékenységet elősegítő vizsgálatokkal és eljárásokkal, valamint a születésszabályozással kapcsolatban a pápai enciklikák által tett ajánlások szerint járunk el. Nem végzünk abortuszt, inszeminációt vagy lombikbébi-eljárást, ehelyett olyan referenciakórházzá szeretnénk válni, ahol a meddőség kiváltó okainak feltárására és kezelésére fektetjük a hangsúlyt. Még ha a lombikeljárás képes is ezeket az akadályokat átlépni, a gyógyítható alapbetegségek továbbra is megmaradnak és megnehezítik a várandósság időszakát. Ráadásul óriási tőkebefektetés és innováció zajlik ezen a területen, aminek csak akkor térül meg az ára, ha elegendő fizetőképes kereslet van rá. Hála Istennek, az országunk megengedheti magának, hogy támogassa ezt az eljárást, de sokszor olyanok is bekerülnek a programba, akiket más módon is hozzá lehetett volna segíteni a teherbeesés lehetőségéhez, sokkal kisebb kockázatok árán és sokkal kisebb költségen. Mindazonáltal, az anyaméh gyümölcse ma is jutalom, Isten ajándéka minden termékenységet elősegítő eljárás során megfogant élet is. Fontos, hogy mindenki saját lelkiismerete tisztasága szerint, szabadon vegye igénybe a szükséges lehetőségeket. Tény, hogy a lombikeljárás sok etikai kérdést felvet, de az a reményem, hogy a technológia fejlődésével néhány éven belül ezeknek a jelentős része meg fog oldódni.”
Forrás: parokia.hu